01/02/2023
Harninkontinenz, im Volksmund oft als Blasenschwäche bezeichnet, ist für Millionen von Frauen eine tägliche Belastung. Der unfreiwillige Urinverlust oder ein plötzlich auftretender, starker Harndrang beeinträchtigt nicht nur die körperliche Freiheit, sondern auch die psychische Verfassung und die soziale Teilhabe. Obwohl es sich um eine weit verbreitete Problematik handelt, bleibt Blasenschwäche leider immer noch ein großes Tabuthema. Doch es gibt gute Nachrichten: In den meisten Fällen lässt sich Blasenschwäche gut behandeln oder zumindest erheblich lindern. Dieser umfassende Artikel nimmt sich des Themas an, erklärt die verschiedenen Formen und Ursachen und zeigt auf, welche effektiven Behandlungsmöglichkeiten und Alltagstipps Frauen helfen können, ihre Kontrolle zurückzugewinnen und wieder ein unbeschwertes Leben zu führen.

- Was ist Blasenschwäche (Harninkontinenz)?
- Die komplexen Ursachen der Blasenschwäche
- Formen der Blasenschwäche bei Frauen
- Diagnose: Der Weg zur richtigen Behandlung
- Wer ist der richtige Ansprechpartner? Frauenarzt oder Urologe?
- Behandlungsmöglichkeiten bei Blasenschwäche
- Alltagstipps & Hausmittel bei Blasenschwäche
- Häufig gestellte Fragen (FAQs)
- Was ist Harndrang eigentlich?
- Wie oft ist es normal, zur Toilette zu gehen, wenn man Harndrang hat?
- Was ist der Unterschied zwischen Polyurie und Pollakisurie?
- Was versteht man unter Nykturie?
- Welche Ursachen hat verstärkter Harndrang?
- Wie wirken sich pflanzliche Nahrungsergänzungsmittel auf den Harndrang aus?
Was ist Blasenschwäche (Harninkontinenz)?
Unter Blasenschwäche oder medizinisch Harninkontinenz versteht man die Unfähigkeit, den Urin willentlich zu halten, was zu einem unfreiwilligen Urinverlust führt. Dies kann von wenigen Tropfen bis zur vollständigen Blasenentleerung reichen. Die Ursache liegt nicht immer direkt in der Blase selbst, sondern oft in einem komplexen Zusammenspiel von Nerven, Muskeln und dem Gehirn.
Harninkontinenz ist weit verbreitet: Allein in Deutschland sind schätzungsweise 5 bis 6 Millionen Menschen betroffen, wobei die Dunkelziffer aufgrund der Scham vieler Betroffener als deutlich höher vermutet wird. Frauen sind dabei signifikant häufiger betroffen als Männer. Im höheren Lebensalter steigt das Risiko für beide Geschlechter an.
Die Blasenfunktion ist auf zwei Hauptaufgaben ausgelegt:
- Urin speichern: Hierbei entspannt sich der Blasenmuskel, um sich auszudehnen und mit Urin zu füllen. Gleichzeitig ist der Schließmuskel angespannt, um den Urin in der Blase zu halten.
- Urin entleeren: Sobald die Blase mit etwa 300 Millilitern gefüllt ist, sendet sie Signale an das Gehirn. Zum Entleeren zieht sich der Blasenmuskel zusammen, während der Schließmuskel und die Beckenbodenmuskulatur entspannen, sodass der Urin durch die Harnröhre abfließen kann.
Ist dieses fein abgestimmte System gestört, kommt es zur Inkontinenz. Oft treten bei Frauen auch Mischformen auf, bei denen Symptome verschiedener Inkontinenztypen kombiniert sind, häufig verbunden mit nächtlichem Harndrang.
Die komplexen Ursachen der Blasenschwäche
Die Kontrolle über die Blasenfunktion ist ein Wunderwerk der Natur, das auf einem präzisen Zusammenspiel von Gehirn- und Rückenmarkzentren, Muskeln (wie dem Beckenboden und dem Blasenmuskel) sowie Nerven basiert. Nur wenn alle diese Komponenten intakt sind und reibungslos zusammenarbeiten, kann die Blase ihre Aufgaben der Speicherung und Entleerung optimal erfüllen. Eine Störung in diesem komplexen System führt unweigerlich zu einer Inkontinenz.
Während bei manchen Formen der Blasenschwäche eine klare organische Ursache identifizierbar ist, bleiben die Hintergründe bei anderen Typen oft im Dunkeln. Das Verständnis der zugrunde liegenden Mechanismen ist jedoch entscheidend für eine gezielte und erfolgreiche Behandlung.
Formen der Blasenschwäche bei Frauen
Harninkontinenz ist nicht gleich Harninkontinenz. Es gibt verschiedene Formen, die sich in ihren Ursachen, Symptomen und den daraus resultierenden Behandlungsansätzen unterscheiden. Bei Frauen treten insbesondere die Belastungs- und die Dranginkontinenz häufig auf, oft auch als Mischform.
Belastungsinkontinenz (Stressinkontinenz)
Die Belastungsinkontinenz ist die am weitesten verbreitete Form der Harninkontinenz bei Frauen und macht über 50 Prozent aller Fälle aus. Charakteristisch ist hierbei der unfreiwillige Urinverlust, der bei körperlicher Belastung oder Aktivitäten auftritt, die den Druck im Bauchraum erhöhen. Dazu gehören alltägliche Handlungen wie Husten, Niesen, Lachen, Springen, Treppensteigen, schweres Heben oder sportliche Betätigung.
Ursachen der Belastungsinkontinenz
Die Hauptursache der Belastungsinkontinenz ist eine Schwäche des Verschlussmechanismus zwischen Blasenhals und Harnröhre. Der Blasenschließmuskel wird nicht mehr ausreichend gestützt, wodurch der sichere Verschluss der Harnröhre beeinträchtigt ist. Dies führt dazu, dass bei Druckerhöhung im Bauchraum Urin austreten kann.
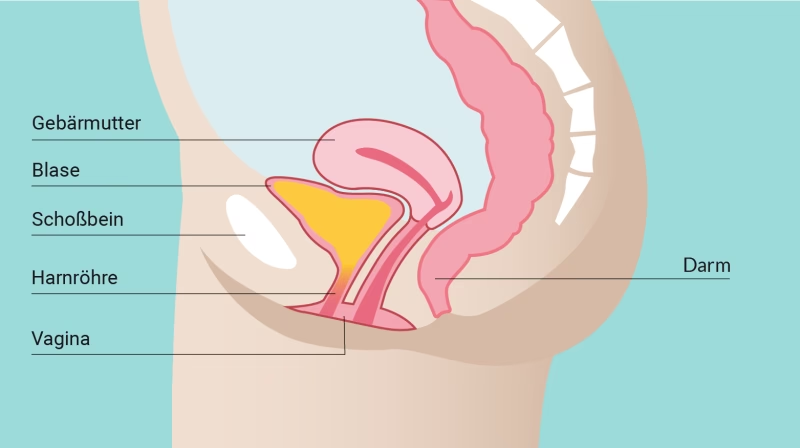
In den meisten Fällen ist ein geschwächter Beckenbodenmuskel die primäre Ursache. Der Beckenboden, bestehend aus Muskeln und Bindegewebe, hält die Beckenorgane in Position und unterstützt den Blasenschließmuskel. Frauen sind aufgrund anatomischer Unterschiede häufiger betroffen: Sie haben ein breiteres Becken, eine von Natur aus schwächere Beckenbodenmuskulatur und eine zusätzliche Öffnung im Beckenboden, die eine Schwachstelle darstellt. Das Bindegewebe kann an diesen Stellen unter Belastung nachgeben.
Zu den auslösenden und begünstigenden Faktoren zählen:
- Schwangerschaften und Entbindungen: Die Dehnung und Belastung während der Geburt kann den Beckenboden schädigen.
- Hormonelle Veränderungen: Insbesondere in den Wechseljahren führt ein sinkender Östrogenspiegel zu einer Schwächung des Bindegewebes.
- Genetische Veranlagung: Eine angeborene Bindegewebsschwäche kann beispielsweise zu einer Gebärmuttersenkung führen, die wiederum den Beckenboden beeinträchtigt.
- Nervenverletzungen: Schäden an Nerven durch Operationen, Unfälle oder Geburten können die Signalübertragung hemmen.
- Alter: Mit zunehmendem Alter lässt die Kraft der Beckenbodenmuskulatur naturgemäß nach.
- Weitere Risikofaktoren: Chronischer Husten, Übergewicht (erhöht den Bauchdruck), Bewegungsmangel, harte körperliche Arbeit und häufiges Pressen bei chronischer Verstopfung.
Symptome der Belastungsinkontinenz
Das charakteristische Symptom ist der ungewollte Urinverlust in direktem Zusammenhang mit körperlicher Belastung. Dabei wird oft keinerlei Harndrang verspürt, bevor der Urin abgeht. Die Menge des Urinverlusts kann variieren, von wenigen Tropfen bis zu größeren Mengen.
Man unterscheidet drei Schweregrade:
- Grad I: Harnverlust tritt nur bei starker Drucksteigerung auf (z.B. starkem Husten, schwerem Heben).
- Grad II: Schon bei leichter körperlicher Belastung (z.B. Treppensteigen, Aufstehen, Heben von leichten Gegenständen) kommt es zum unkontrollierbaren Urinabgang.
- Grad III: Harnverlust tritt bereits bei sehr schwacher Drucksteigerung oder sogar in liegender Position auf.
Dranginkontinenz (Reizblase)
Die Dranginkontinenz, auch als Reizblase bekannt, ist eine weitere häufige Form der Blasenschwäche bei Frauen. Sie ist gekennzeichnet durch einen plötzlichen, extrem starken Harndrang, der oft nicht mehr unterdrückt werden kann und zum unkontrollierbaren Urinverlust führt. Betroffene müssen sehr häufig zur Toilette, auch wenn die Blase nur gering gefüllt ist.
Ursachen der Dranginkontinenz
In vielen Fällen lässt sich bei der Dranginkontinenz keine spezifische organische Ursache feststellen. Man spricht dann von einer idiopathischen Reizblase. Vermutet wird, dass die Nervenimpulse, die die Blasenentleerung steuern, fehlerhaft weitergeleitet werden, wodurch das Gehirn das Signal erhält, die Blase sofort entleeren zu müssen, selbst wenn sie kaum gefüllt ist.
Mögliche weitere Ursachen können sein:
- Alterungsprozesse, die die Nervenfunktion beeinträchtigen.
- Nervenschäden oder -reizungen im Bereich der Blase oder des Beckens.
- Neurologische Erkrankungen wie Multiple Sklerose, Parkinson oder Schlaganfall.
- Harnröhrenverengungen oder Blasensteine, die die Blase irritieren.
- Psychosomatische Faktoren, bei denen Stress und psychische Anspannung die Blasenfunktion beeinflussen.
- Harnwegsinfektionen, die eine vorübergehende Reizblase verursachen können.
Seltenere Formen der Blasenschwäche
Neben den häufigen Formen der Belastungs- und Dranginkontinenz gibt es weitere, seltenere Typen der Harninkontinenz, die spezifische Ursachen und Symptome aufweisen:
- Reflexinkontinenz: Bei dieser Form ist die willentliche Steuerung der Blasenentleerung nicht mehr möglich; sie geschieht reflexartig. Oft bleibt Restharn in der Blase zurück, da die Zusammenarbeit der beteiligten Muskeln gestört ist. Ursache sind meist geschädigte Nerven im Gehirn oder Rückenmark, die die Blase steuern. Dies tritt häufig im Rahmen von Querschnittslähmungen, Parkinson, Alzheimer, Multipler Sklerose oder nach einem Schlaganfall auf. Betroffene spüren nicht mehr, wann ihre Blase voll ist.
- Überlaufinkontinenz: Sie kennzeichnet sich durch einen blockierten Blasenausgang, der den Harnabfluss behindert. Bei Männern ist oft eine vergrößerte Prostata die Ursache. Auch Harnröhrenverengungen durch Tumore oder Harnsteine können eine Überlaufinkontinenz bedingen. Die Blase füllt sich übermäßig, es kommt zu spürbarem Harndrang, aber eine kontrollierte Entleerung ist nicht möglich. Ständig fließen kleine Mengen Urin ab, weil die Blase übervoll ist.
- Extraurethrale Inkontinenz: Hierbei handelt es sich um einen kontinuierlichen oder plötzlichen Harnverlust, der nicht auf eine Störung der Speicher- oder Schließmuskelfunktion der Blase zurückzuführen ist. Der Urin entweicht stattdessen über eine anormale Öffnung, beispielsweise durch die Haut, den After oder die Scheide. Frauen sind hiervon häufiger betroffen. Ursache sind meist Fisteln (krankhafte Verbindungen) infolge von Entzündungen, Operationen, Geburten oder Röntgenbestrahlungen. Selten ist eine angeborene Fehlbildung der Grund.
Diagnose: Der Weg zur richtigen Behandlung
Für viele Betroffene ist der ungewollte Urinverlust mit großer Scham verbunden, was oft dazu führt, dass sie das Problem verschweigen und ihre Lebensqualität stark einschränken. Doch der Gang zum Arzt ist der erste und wichtigste Schritt zur Besserung. Blasenschwäche lässt sich in der Regel gut behandeln.
Die Diagnose beginnt meist mit einem ausführlichen Anamnesegespräch. Hierbei erörtert der Arzt oder die Ärztin die Krankengeschichte und die aktuellen Beschwerden, um die Form der Inkontinenz einzugrenzen und mögliche Ursachen zu identifizieren. Fragen betreffen unter anderem die Häufigkeit des Wasserlassens, die Urinmengen, die Situationen des Urinverlusts und mögliche Begleitsymptome.
Ein unverzichtbares Hilfsmittel für die Diagnose und die spätere Therapie ist das sogenannte Miktionstagebuch (Trink- und Blasentagebuch). Über einen Zeitraum von mindestens drei Tagen notieren Betroffene hier präzise, wann und wie viel sie getrunken haben, wann sie Wasser gelassen haben, wie stark der Harndrang war und ob es zu ungewolltem Urinverlust kam. Diese detaillierten Aufzeichnungen liefern wertvolle Informationen für die individuelle Therapieplanung.
Anschließend folgen verschiedene Untersuchungen, die je nach Art und Schwere der Inkontinenz variieren können:
- Untersuchung der äußeren Genitalien.
- Gynäkologische Untersuchung bei Frauen.
- Urinuntersuchungen zum Ausschluss von Infektionen oder anderen Auffälligkeiten.
- Ultraschalluntersuchung der Blase und Nieren.
- Gegebenenfalls eine Blasen- oder Darmspiegelung (Zystoskopie oder Koloskopie) bei Verdacht auf spezifische organische Ursachen.
Wer ist der richtige Ansprechpartner? Frauenarzt oder Urologe?
Die Frage, ob man mit Blasenschwäche zuerst einen Hausarzt, Frauenarzt oder Urologen aufsucht, ist zweitrangig. Das Wichtigste ist, einen Arzt oder eine Ärztin zu wählen, bei dem oder der man sich wohlfühlt und bereit ist, offen über dieses sensible Thema zu sprechen. Ein Hausarzt kann oft eine erste Diagnose stellen und konservative Therapien einleiten. Bei Bedarf wird er Sie an einen Spezialisten wie einen Frauenarzt (Gynäkologen) oder Urologen überweisen, die auf Harninkontinenz spezialisiert sind und weiterführende Diagnostik und Therapien anbieten können.

Behandlungsmöglichkeiten bei Blasenschwäche
Die Behandlung der Harninkontinenz ist stets individuell und richtet sich nach der spezifischen Form, dem Schweregrad und den persönlichen Umständen der betroffenen Frau. Ziel ist es, die Inkontinenz zu beseitigen oder zumindest erheblich zu reduzieren. Es gibt eine Vielzahl von effektiven Therapieansätzen.
Konservative Therapien
Bevor chirurgische Maßnahmen in Betracht gezogen werden, kommen in der Regel konservative Therapien zum Einsatz, die in vielen Fällen bereits große Erfolge erzielen.
- Beckenbodentraining: Dies ist die Goldstandard-Therapie bei Belastungsinkontinenz. Unter Anleitung eines erfahrenen Physiotherapeuten werden gezielte Übungen erlernt, um die Beckenbodenmuskulatur zu kräftigen und die Kontrolle über den Blasenschließmuskel zu verbessern. Wichtig ist die regelmäßige und langfristige Ausführung der Übungen. Oft lassen sich viele Übungen diskret in den Alltag integrieren.
- Biofeedbacktraining: Für Frauen, die Schwierigkeiten haben, ihre Beckenbodenmuskeln bewusst zu spüren und zu aktivieren, kann Biofeedback hilfreich sein. Eine Sonde in Scheide oder Enddarm misst die Muskelaktivität und gibt visuelle oder akustische Rückmeldungen, sodass die Patientin lernen kann, die richtigen Muskeln anzuspannen und zu entspannen.
- Elektrotherapie: Diese bewährte Methode kann bei Belastungs-, Drang- und Mischinkontinenz eingesetzt werden. Schmerzfreie elektrische Reize helfen, das Gleichgewicht zwischen hemmenden und aktivierenden Einflüssen wiederherzustellen und trainieren den Beckenboden passiv.
- Blasentraining (Toilettentraining): Basierend auf dem Miktionstagebuch werden feste Trinkmengen und Toilettenzeiten festgelegt. Die Intervalle zwischen den Toilettengängen werden schrittweise verlängert, um die Blase zu trainieren, größere Mengen Urin zu speichern und den Harndrang besser zu kontrollieren. Dies ist besonders effektiv bei der Dranginkontinenz.
- Medikamentöse Behandlung: Je nach Form der Inkontinenz können verschiedene Wirkstoffe zum Einsatz kommen. Bei Dranginkontinenz werden häufig krampflösende Medikamente eingesetzt, die die Überaktivität des Blasenmuskels reduzieren. Bei einer Überlaufinkontinenz können Alpharezeptorenblocker den Blasenverschluss lockern. Bei Frauen in oder nach den Wechseljahren kann ein lokaler Östrogenmangel für die Inkontinenz mitverantwortlich sein, der durch entsprechende Hormonpräparate ausgeglichen werden kann.
- Gewichtsreduktion: Übergewicht ist ein signifikanter Risikofaktor für Harninkontinenz, da es den Druck im Bauchraum erhöht und den Beckenboden zusätzlich belastet. Eine Reduzierung des Körpergewichts durch gesunde Ernährung und ausreichend Bewegung kann die Symptome erheblich lindern und den Erfolg anderer Therapien, insbesondere des Beckenbodentrainings, unterstützen.
Operative Eingriffe
Eine Operation wird in der Regel erst dann in Betracht gezogen, wenn konservative Therapien keine ausreichende Besserung gebracht haben oder wenn eine extraurethrale Inkontinenz vorliegt, die immer operativ behandelt werden muss (ebenso wie bei Männern mit vergrößerter Prostata). Es gibt verschiedene chirurgische Methoden, die je nach Inkontinenzform und individueller Situation der Patientin ausgewählt werden:
- Künstlicher Schließmuskel oder adjustierbare Schlinge: Diese Methoden sind besonders wirksam bei der Belastungsinkontinenz, indem sie den Verschlussmechanismus der Harnröhre unterstützen oder ersetzen.
- Blasenschrittmacher: Bei einer überaktiven Blase (Reizblase) oder Überlaufinkontinenz kann ein Blasenschrittmacher eingesetzt werden. Dieses Gerät stimuliert oder beruhigt die Blase durch elektrische Impulse und hilft so, die Blasenfunktion zu regulieren.
Neben medizinischen Therapien gibt es zahlreiche Alltagstipps und bewährte Hausmittel, die helfen können, die Blasenschwäche in den Griff zu bekommen, Symptome zu lindern und die Lebensqualität zu verbessern. Es ist wichtig, aktiv zu werden und nicht hilflos der Situation ausgeliefert zu sein.
- Richtige Ernährung: Vermeiden Sie Substanzen, die die Blase reizen oder harntreibend wirken. Dazu gehören koffeinhaltige Getränke (Kaffee, Schwarztee), Alkohol, kohlensäurehaltige Getränke, Zitrusfrüchte, scharfe Gewürze und Süßstoffe. Fördern Sie stattdessen blasenfreundliche Lebensmittel wie Kürbiskerne (traditionell bei Blasenbeschwerden eingesetzt) und gesunde pflanzliche Fette. Eine ausgewogene, vitaminreiche Ernährung stärkt zudem das Immunsystem und beugt Harnwegsinfektionen vor.
- Genug trinken: Aus Angst vor unkontrolliertem Harndrang neigen viele Betroffene dazu, weniger zu trinken. Dies ist jedoch kontraproduktiv, da eine zu geringe Flüssigkeitszufuhr den Urin konzentriert, die Blase reizt und das Risiko für Harnwegsinfektionen erhöht. Trinken Sie ausreichend Wasser und ungesüßte Kräutertees (z.B. Brennnesseltee, Bärentraubenblättertee, Salbeitee), um die Blase zu spülen und Bakterien auszuschwemmen. Wer unter nächtlichem Harndrang leidet, sollte ab dem späten Abend die Trinkmenge reduzieren.
- Entspannungsübungen und Meditation: Stress und Anspannung können die Blasenfunktion negativ beeinflussen und den Harndrang verstärken, insbesondere bei einer Reizblase. Entspannungstechniken wie Autogenes Training, Progressive Muskelentspannung oder Meditation können helfen, das vegetative Nervensystem zu beruhigen und die Kontrolle über den Körper zurückzugewinnen. Auch kognitive Verhaltenstherapie kann bei psychisch bedingtem Harndrang wirksam sein.
- Gezielter Sport: Körperliche Aktivität ist generell wichtig für die Gesundheit. Spezielle Sportarten wie Yoga, Schwimmen, Radfahren oder Pilates stärken die Beckenbodenmuskulatur und sind daher besonders empfehlenswert. Vorsicht ist geboten bei Sportarten mit starken Erschütterungen wie Joggen oder Tennis, da diese den Beckenboden stark beanspruchen können und bei bestehender Inkontinenz eher nachteilig sein können.
- Inkontinenz-Produkte nutzen: Moderne Inkontinenzprodukte wie spezielle Einlagen, Windelhosen oder Unterwäsche sind diskret, saugstark und bieten einen hohen Tragekomfort. Sie ermöglichen es Betroffenen, ihren Alltag ohne ständige Angst vor Urinverlust zu bestreiten und aktiv am sozialen Leben teilzunehmen. Sie sind in Supermärkten, Drogerien und Apotheken erhältlich.
- Pflanzliche Nahrungsergänzungsmittel: Einige Pflanzenstoffe werden traditionell zur Unterstützung der Blasenfunktion eingesetzt. Dazu gehören Goldrute, die eine durchspülende Wirkung hat und bei Blasenentzündungen helfen kann, sowie Kürbissamen, die die Blasenfunktion stärken. Magnesium kann bei Blasenkrämpfen helfen, und Vitamin D ist wichtig für die Muskelkraft des Beckenbodens. Kräuter wie Buchu und Kletten-Labkraut werden ebenfalls als Harnwegs-Tonika verwendet. Sprechen Sie die Einnahme von Nahrungsergänzungsmitteln immer mit Ihrem Arzt ab.
Häufig gestellte Fragen (FAQs)
Im Zusammenhang mit Harndrang und Blasenschwäche treten oft viele Fragen auf. Hier finden Sie Antworten auf die häufigsten davon:
Was ist Harndrang eigentlich?
Als Harndrang wird das Gefühl bezeichnet, die Blase unverzüglich entleeren zu müssen. Es ist ein natürliches Signal des Körpers, dass die Blase gefüllt ist. Ein verstärkter Harndrang bedeutet, dass dieses Gefühl häufiger, plötzlicher oder intensiver auftritt als gewöhnlich.
Wie oft ist es normal, zur Toilette zu gehen, wenn man Harndrang hat?
Im Durchschnitt gehen Frauen etwa alle 3 bis 4 Stunden zur Toilette. Wenn Sie jedoch häufiger als zehn Mal am Tag Wasser lassen müssen, spricht man von verstärktem Harndrang (Pollakisurie). Dies muss nicht immer auf ein ernsthaftes Problem hindeuten, sollte aber bei chronischem Auftreten ärztlich abgeklärt werden.
Was ist der Unterschied zwischen Polyurie und Pollakisurie?
Polyurie beschreibt die vermehrte Urinproduktion, bei der die Blase tatsächlich mehr als die üblichen 2-3 Liter Urin pro Tag bildet und ausscheiden möchte. Pollakisurie hingegen bezeichnet das Gefühl eines übermäßigen Harndrangs, obwohl keine wirklich vermehrte Harnmenge produziert wurde. In diesem Fall geben Betroffene jeweils nur geringe Urinmengen ab.
Was versteht man unter Nykturie?
Nykturie liegt vor, wenn der Nachtschlaf häufiger als zweimal durch den notwendigen Gang zur Toilette unterbrochen wird. Dies ist besonders bei älteren Frauen weit verbreitet, wobei Studien zeigen, dass fast 80% der Frauen über 60 davon betroffen sein können.
Welche Ursachen hat verstärkter Harndrang?
Verstärkter Harndrang kann viele Ursachen haben:
- Stress und Aufregung: Die Blase reagiert sehr sensibel auf psychische Belastungen.
- Überhöhte Flüssigkeitszufuhr: Besonders harntreibende Getränke wie Kaffee, bestimmte Alkoholika oder stark zuckerhaltige Säfte erhöhen die Harnmenge.
- Sensibilität gegenüber Geräuschen: Manche Menschen reagieren auf Wasserplätschern mit verstärktem Harndrang.
- Weibliche Lebenszyklen: In der Schwangerschaft ist Harndrang hormonell bedingt. In den Wechseljahren, nach Geburten oder durch starkes Übergewicht kann das Bindegewebe und damit der Blasenschließmuskel erschlaffen.
- Alter: Mit steigendem Alter nimmt die Häufigkeit von Harndrang und Nykturie zu.
- Erkrankungen: Diabetes, Herzprobleme, Harnwegsinfektionen, Blasensteine oder neurologische Erkrankungen können ebenfalls verstärkten Harndrang verursachen.
Wie wirken sich pflanzliche Nahrungsergänzungsmittel auf den Harndrang aus?
Pflanzliche Nahrungsergänzungsmittel können auf verschiedene Weisen die Blasenfunktion unterstützen und damit den Harndrang positiv beeinflussen. Einige wirken diuretisch und helfen, Bakterien auszuspülen (z.B. Goldrute, Brennnessel). Andere stärken die Blasenmuskulatur und das Bindegewebe (z.B. Kürbissamen) oder wirken beruhigend auf eine überaktive Blase (z.B. bestimmte Kräutermischungen). Mineralien wie Magnesium können Muskelkrämpfe reduzieren, und Vitamin D ist wichtig für die allgemeine Muskelkraft, einschließlich des Beckenbodens. Es ist jedoch wichtig, die Einnahme immer mit einem Arzt abzusprechen.
| Merkmal | Belastungsinkontinenz | Dranginkontinenz (Reizblase) |
|---|---|---|
| Hauptursache | Geschwächter Beckenboden, beeinträchtigter Verschlussmechanismus der Harnröhre | Überaktiver Blasenmuskel, fehlgeleitete Nervenimpulse |
| Auslöser | Husten, Niesen, Lachen, Heben, Sport – Aktivitäten, die den Bauchdruck erhöhen | Plötzlicher, unkontrollierbarer und intensiver Harndrang |
| Urinverlust | Unwillkürlich bei Druck auf den Bauchraum; oft ohne vorherigen Harndrang | Oft nach plötzlichem, starkem Harndrang, der nicht mehr gehalten werden kann |
| Harndrang | Meist kein Harndrang vor dem Urinverlust | Starker, häufiger, oft unaufhaltbarer Harndrang |
| Primäre Therapie | Beckenbodentraining, Biofeedback, ggf. Operation (Schlingen) | Blasentraining, Medikamente (krampflösend), ggf. Blasenschrittmacher |
Wenn du andere Artikel ähnlich wie Blasenschwäche bei Frauen: Ursachen & Hilfe kennenlernen möchtest, kannst du die Kategorie Gesundheit besuchen.
