04/06/2024
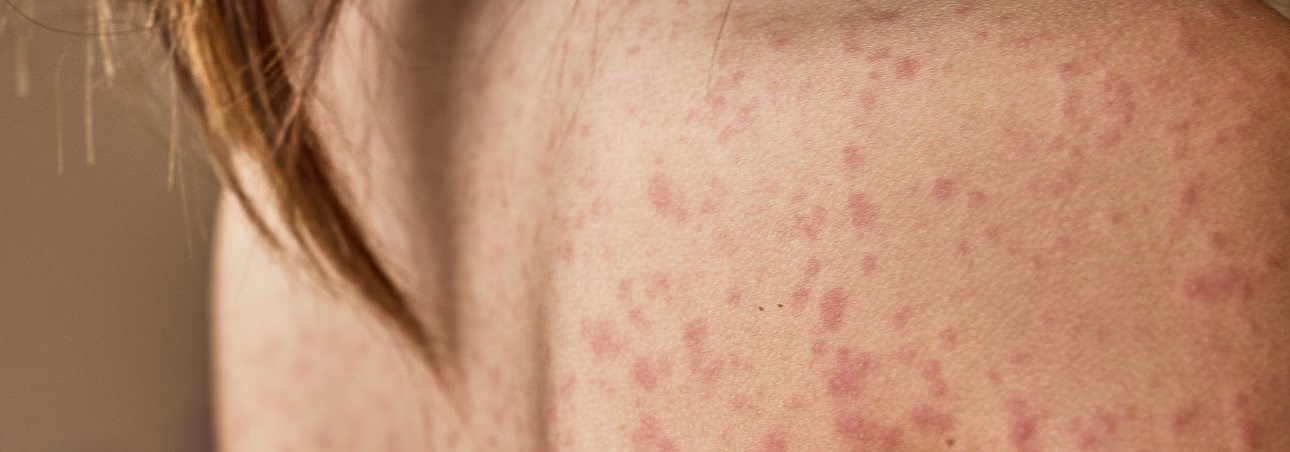
Der Winter bringt nicht nur gemütliche Abende, sondern oft auch lästige Infekte mit sich. Wenn dann die Einnahme eines Antibiotikums unumgänglich wird und sich plötzlich ein Hautausschlag bemerkbar macht, schrillen bei vielen die Alarmglocken. Schnell kommt der Verdacht auf eine Penicillin-Allergie auf, eine Sorge, die viele Patienten teilen. Doch nicht jeder Ausschlag unter Antibiotikatherapie ist gleichbedeutend mit einer gefährlichen Allergie. Es ist entscheidend zu verstehen, wann Vorsicht geboten ist und wann es sich um eine harmlose Reaktion handelt.
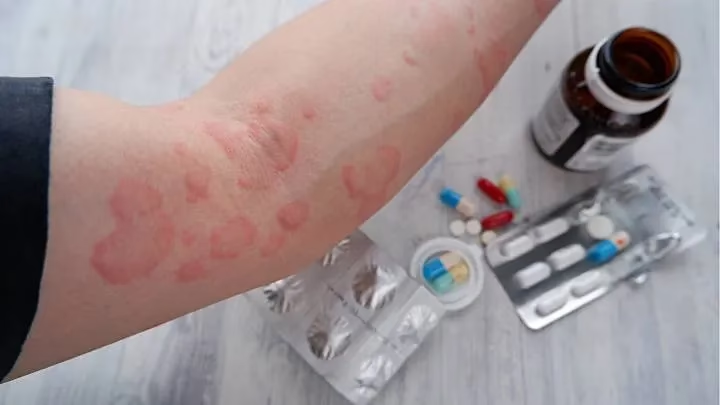
Antibiotika sind lebenswichtige Medikamente, die bakterielle Infektionen bekämpfen. Insbesondere Penicillin und Cephalosporine, die zu den sogenannten Betalaktam-Antibiotika gehören, sind zwar hochwirksam, aber auch bekannte Auslöser für Arzneimittelallergien. Eine Arzneimittelallergie ist, wie Priv.-Doz. Dr. Kirsten Jung, eine erfahrene Hautärztin und Allergologin, erklärt, eine erworbene Überreaktion des Immunsystems auf einen bestimmten Wirkstoff. Das bedeutet, das Immunsystem identifiziert den Wirkstoff fälschlicherweise als Bedrohung und startet eine Abwehrreaktion, die sich häufig an der Haut manifestiert.
- Wie äußert sich eine Antibiotika-Allergie?
- Was tun bei Verdacht auf eine Antibiotika-Allergie?
- Schwere Reaktionen: Wann es ein Notfall ist
- Häufig gestellte Fragen zu Antibiotika und Hautausschlag
- 1. Kann ich plötzlich allergisch auf ein Antibiotikum reagieren, das ich schon oft eingenommen habe?
- 2. Wie lange dauert ein Antibiotika-Ausschlag an?
- 3. Ist jeder juckende Ausschlag unter Antibiotika ein Notfall?
- 4. Verschwindet eine Antibiotika-Allergie mit der Zeit?
- 5. Was passiert, wenn ich trotz Allergie das Antibiotikum einnehmen muss?
- Fazit: Wissen schützt vor unnötiger Sorge
Wie äußert sich eine Antibiotika-Allergie?
Die Symptome einer Antibiotika-Allergie treten nicht immer sofort auf. Da der Körper Zeit benötigt, um eine Sensibilisierung zu entwickeln, machen sich die Beschwerden oft erst etwa eine Woche nach Beginn der Einnahme bemerkbar. Typischerweise äußert sich eine solche Allergie in Form eines fleckigen, geröteten Hautausschlags, der unangenehm juckt. Dieser Ausschlag wird auch als Arzneimittelexanthem bezeichnet. Hatte der Patient den betreffenden Wirkstoff bereits zuvor eingenommen und eine Sensibilisierung entwickelt, kann der Hautausschlag bei einer erneuten Einnahme deutlich schneller, manchmal schon innerhalb weniger Stunden, auftreten. Die Intensität und Ausbreitung des Ausschlags kann variieren, von kleinen, isolierten Flecken bis hin zu einer großflächigen Rötung des gesamten Körpers.
In den meisten Fällen verschwindet der Hautausschlag von selbst, sobald die Antibiotika-Behandlung beendet wird. Um die unangenehmen Hautbeschwerden zu lindern, können topische oder orale Kortikosteroid-haltige Medikamente eingesetzt werden. Diese helfen, Entzündungen und Juckreiz zu reduzieren und dem Patienten Erleichterung zu verschaffen. Wichtig ist jedoch, dass die Behandlung unter ärztlicher Aufsicht erfolgt, um die richtige Dosierung und Anwendungsdauer sicherzustellen.
Nicht jeder Ausschlag ist eine Allergie: Die große Verwechslungsgefahr
„Doch nicht bei jedem Hautausschlag, der während einer Antibiotika-Therapie auftritt, handelt es sich um eine Arzneimittelallergie“, betont Dr. Jung. Dies ist ein entscheidender Punkt, der oft übersehen wird und zu unnötiger Besorgnis führen kann. Gerade im Kindesalter ist die Unterscheidung besonders wichtig.
Kinder sind häufig von Virusinfektionen betroffen. Diese Infektionen können zu überschießenden Immunreaktionen an der Haut führen, die auf den ersten Blick einem Arzneimittelexanthem sehr ähnlich sehen. Wenn ein Kind gleichzeitig wegen einer bakteriellen Infektion, wie einer Mittelohrentzündung oder einer Bronchitis, ein Antibiotikum erhält, werden diese viral bedingten Hautausschläge von besorgten Eltern nicht selten fälschlicherweise als „Penicillin-Allergie“ interpretiert. Ein klassisches Beispiel hierfür ist Scharlach, eine bakterielle Halsentzündung, die durch Streptokokken verursacht wird und ebenfalls einen charakteristischen Hautausschlag hervorruft, der oft parallel zur Antibiotikagabe auftritt.
Diese Verwechslungsgefahr kann weitreichende Konsequenzen haben. Wird eine fälschliche Penicillin-Allergie diagnostiziert, kann dies dazu führen, dass dem Patienten in Zukunft unnötigerweise auf andere, möglicherweise teurere oder weniger wirksame Antibiotika ausgewichen werden muss. Es ist daher von größter Bedeutung, eine genaue Diagnose zu stellen und nicht vorschnell Schlüsse zu ziehen.
Was tun bei Verdacht auf eine Antibiotika-Allergie?
Ein bloßer Verdacht auf ein Arzneimittelexanthem sollte niemals dazu führen, dass die Substanz eigenmächtig abgesetzt wird. Dies könnte die Wirksamkeit der Antibiotikatherapie gefährden und die zugrunde liegende Infektion verschlimmern. Stattdessen empfiehlt Dr. Jung dringend, einen Allergietest durchführen zu lassen.
Allerdings ist der Zeitpunkt für einen solchen Test entscheidend. Er ist frühestens vier Wochen nach dem Abklingen der Beschwerden sinnvoll. Vorher können die Testergebnisse verfälscht sein. Je nach dem verdächtigten Arzneimittel und den beobachteten Reaktionen stehen unterschiedliche Testmethoden zur Verfügung:
- Hauttests: Dazu gehören der Prick-Test (Auftragen der Substanz auf die Haut und leichtes Anritzen) oder der Intrakutantest (Injektion einer geringen Menge unter die Haut).
- Bluttests: Diese können spezifische Antikörper (IgE) gegen bestimmte Antibiotika im Blut nachweisen.
Bleiben diese initialen Tests negativ, sollte zur Sicherheit ein oraler Provokationstest durchgeführt werden. Bei diesem Test nimmt der Patient das verdächtigte Medikament unter strenger ärztlicher Aufsicht in einer kontrollierten Umgebung ein. Treten dabei keine Reaktionen auf, kann eine Allergie mit hoher Wahrscheinlichkeit ausgeschlossen werden. „Auch das ist ein wichtiges Ergebnis“, so Dr. Jung, denn in solchen Fällen gibt es keine Einschränkungen bei einer künftig erforderlichen Antibiotika-Therapie. Dies erspart dem Patienten unnötige Sorgen und dem Arzt die Suche nach Alternativen.
Wenn die Allergie bestätigt wird: Der Allergiepass
Bestätigt die allergologische Testung hingegen den Verdacht auf eine Arzneimittelallergie, erhält der Patient einen Allergiepass. Dieser Pass ist ein wichtiges Dokument, das Informationen über die bestätigte Allergie enthält und bei jedem Arztbesuch oder Krankenhausaufenthalt vorgelegt werden sollte. Er informiert medizinisches Personal über die bekannte Allergie und hilft, die Einnahme des allergieauslösenden Medikaments in Zukunft zu vermeiden.
Für Patienten mit einer bestätigten Allergie gegen Penicillin oder Cephalosporine ist es eine gute Nachricht, dass sie glücklicherweise oft Antibiotika aus anderen Wirkstoffgruppen vertragen. Dr. Jung bestätigt: „Glücklicherweise vertragen Patienten mit einer Allergie gegen Penicillin oder Cephalosporin durchaus Antibiotika aus anderen Wirkstoffgruppen.“ Das bedeutet, es gibt in der Regel sichere und wirksame Alternativen, um bakterielle Infektionen weiterhin erfolgreich behandeln zu können.
Schwere Reaktionen: Wann es ein Notfall ist
Obwohl die meisten Hautausschläge unter Antibiotikatherapie harmlos sind oder gut behandelt werden können, gibt es seltene, aber potenziell lebensbedrohliche Reaktionen, die sofortiges Handeln erfordern. Dazu gehören:
- Schnell auftretende Schwellungen im Gesicht, an Lippen, Zunge oder im Rachen (Angioödem)
- Schwere blasenbildende Reaktionen auf der Haut (z.B. Stevens-Johnson-Syndrom, Toxisch-Epidermale Nekrolyse)
- Atembeschwerden oder Kurzatmigkeit
- Kreislaufstörungen bis hin zum allergischen Schock (Anaphylaxie), der sich durch Symptome wie plötzlichen Blutdruckabfall, Schwindel, Ohnmacht oder Herzrasen äußern kann.
„Dann sofort einen Notarzt rufen!“, betont Dr. Jung eindringlich. Solche Reaktionen sind ein absoluter Notfall und erfordern umgehende medizinische Versorgung. Betroffenen rät die Hautärztin, sich nach einem solchen Ereignis unbedingt bei einem Allergologen vorzustellen. Der Allergologe wird dann sorgfältig abwägen, ob auf eine Provokationstestung verzichtet werden sollte und stattdessen ein Verdacht auf eine schwere Sensibilisierung gegen die eingenommene Substanz im Allergiepass vermerkt wird. Da es nur wenige wissenschaftliche Daten darüber gibt, ob sich eine Antibiotika-Allergie im Laufe der Zeit wieder verliert, müssen Patienten das fragliche Antibiotikum in der Regel lebenslang meiden.
Häufig gestellte Fragen zu Antibiotika und Hautausschlag
Es gibt viele Unsicherheiten und Fragen rund um das Thema Hautausschlag und Antibiotika. Hier beantworten wir einige der häufigsten:
1. Kann ich plötzlich allergisch auf ein Antibiotikum reagieren, das ich schon oft eingenommen habe?
Ja, eine Sensibilisierung kann sich im Laufe der Zeit entwickeln. Das Immunsystem kann bei wiederholtem Kontakt mit einem Wirkstoff eine Überreaktion ausbilden, auch wenn frühere Einnahmen problemlos verliefen. Die Symptome treten dann meist schneller auf als bei der ersten Sensibilisierung.
2. Wie lange dauert ein Antibiotika-Ausschlag an?
In der Regel heilt der Ausschlag von selbst ab, sobald das auslösende Antibiotikum abgesetzt wird. Dies kann einige Tage bis zu einer Woche dauern. Symptomatische Behandlungen mit Kortikosteroiden können den Heilungsprozess unterstützen und die Beschwerden lindern.
3. Ist jeder juckende Ausschlag unter Antibiotika ein Notfall?
Nein. Ein leichter, fleckiger und juckender Ausschlag ist in der Regel kein Notfall, sollte aber trotzdem ärztlich abgeklärt werden. Lebensbedrohliche Reaktionen wie schwere Schwellungen, Atemnot oder Kreislaufprobleme sind jedoch absolute Notfälle, die sofortige notärztliche Hilfe erfordern.
4. Verschwindet eine Antibiotika-Allergie mit der Zeit?
Obwohl es bei manchen Medikamentenallergien eine Tendenz zur Abnahme der Sensibilisierung geben kann, ist die Datenlage für Antibiotika-Allergien begrenzt. Im Allgemeinen wird empfohlen, das auslösende Antibiotikum lebenslang zu meiden, insbesondere bei bestätigten Allergien.
5. Was passiert, wenn ich trotz Allergie das Antibiotikum einnehmen muss?
In seltenen, lebensbedrohlichen Situationen, in denen keine Alternative zur Verfügung steht, kann unter strengster medizinischer Aufsicht eine Desensibilisierung in Betracht gezogen werden. Dies ist ein hochspezialisiertes Verfahren, bei dem der Körper schrittweise an das Medikament gewöhnt wird, um eine allergische Reaktion zu verhindern. Dies wird jedoch nur in Ausnahmefällen und unter extremen Vorsichtsmaßnahmen durchgeführt.
Fazit: Wissen schützt vor unnötiger Sorge
Der Hautausschlag während einer Antibiotika-Therapie ist ein häufiges Phänomen, das oft Verunsicherung hervorruft. Es ist jedoch entscheidend zu wissen, dass nicht jeder Ausschlag eine gefährliche Antibiotika-Allergie darstellt. Insbesondere im Kindesalter können Virusinfektionen ähnliche Hautbilder hervorrufen. Eine fundierte Diagnose durch einen Allergologen ist unerlässlich, um Klarheit zu schaffen und unnötige Einschränkungen bei zukünftigen Behandlungen zu vermeiden.
Sollte der Verdacht auf eine Allergie bestehen, ist ein Allergietest der erste Schritt zur Klärung. Er ermöglicht es, zwischen einer echten Allergie und anderen Hauterscheinungen zu unterscheiden. Im Falle einer bestätigten Allergie bietet der Allergiepass Sicherheit für zukünftige Behandlungen, da er medizinisches Personal über die Unverträglichkeit informiert und Alternativen aufgezeigt werden können. Nur in seltenen Fällen kommt es zu schweren, lebensbedrohlichen Reaktionen, die sofortige notärztliche Hilfe erfordern. Indem wir uns über die möglichen Reaktionen des Körpers informieren und bei Unsicherheiten stets ärztlichen Rat einholen, können wir sicherstellen, dass Antibiotika weiterhin als wirksames Werkzeug gegen bakterielle Infektionen eingesetzt werden können, ohne unnötige Risiken einzugehen.
Wenn du andere Artikel ähnlich wie Hautausschlag bei Antibiotika: Allergie oder Mythos? kennenlernen möchtest, kannst du die Kategorie Gesundheit besuchen.